首先,看大势:我国医疗政策即将正式全面进入DRG时代,2021年,国家医疗保障局制定并印发的《DRG/DIP支付方式改革三年行动计划》中提出:2024年底,全国所有统筹地全部开展DRG/DIP付费方式改革工作。2025年底,DRG/DIP支付方式覆盖所有符合条件的开展住院服务的医疗机构。
一、先普及下DRG是什么?
疾病诊断相关分组(Diagnosis Related Groups, DRG),是用于衡量医疗服务质量效率以及进行医保支付的一个重要工具。DRG付费,是实现“医-保-患”三方共赢和推进分级诊疗促进服务模式转变的重要手段。即按疾病诊断相关分组付费,也就是将相关疾病划分为一个组,进行打包付费,不再按项目逐项付费。
简单说来就是按病种支付,同病同价。同一病种,按不同的严重程度,整套治疗的花费会被提前“估价”,就相当于给了一个“打包价”。医保局就都按照这个提前定好的价格,来给医院“打钱”。超出标准之外的费用,医院要自己承担,最终可能就落到各个科室、各个医生来承担。
转载案例分享:
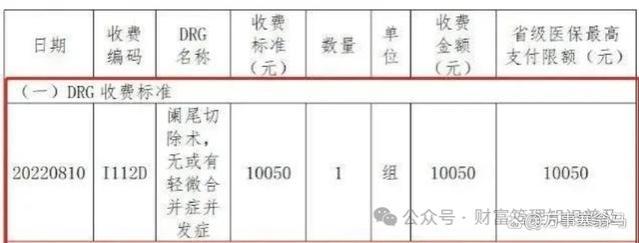
如上表标准:某医保患者在市三级医院住院诊断为“急性阑尾炎”,本次住院做“阑尾切除术”,无其他合并症并发症,达到治疗效果出院。
DRG之前:医保基金按实际拨付,金额为实际花费金额*报销比例70%。(有人称为医生开单,医保买单模式)
DRG之后:按照该患者的诊断及治疗方案,归入“阑尾切除术,无或有轻微合并症并发症”组,按本组事先确定的10050元收取,其中个人自付30%即3015元,医保基金只给医院拨付70%即固定的7035元。(医保定价在先,支付在后,医院自付盈亏的时代开启)
实际会出现两种情景:
情景一:
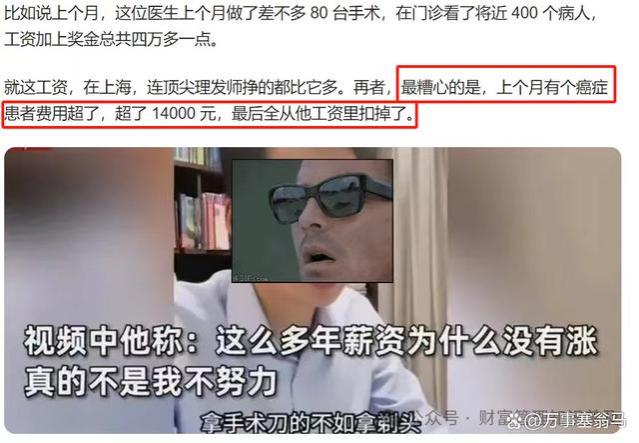
患者状况不是很好,手术后出现了一些不适症,最终本次就医一共花费12000元,其中医保报销70%(8400元),自己花了3600元,医保按照DRG给医院结算7035元,还有(8400-7035=1365元)需要由医院来承担。(最终可能落实到各个科室各个医生头上,这就出现了前段时间热议的上海一胸外科医生回应李佳琦事件)。
情景二:
患者术后恢复良好,无其他不适症,本次就医只花了9000元,同样的医保报销比例70%(6300),患者自己花了2700,医保还是按照DRG给医院结算7035元,这多出的735元就归医院所有。
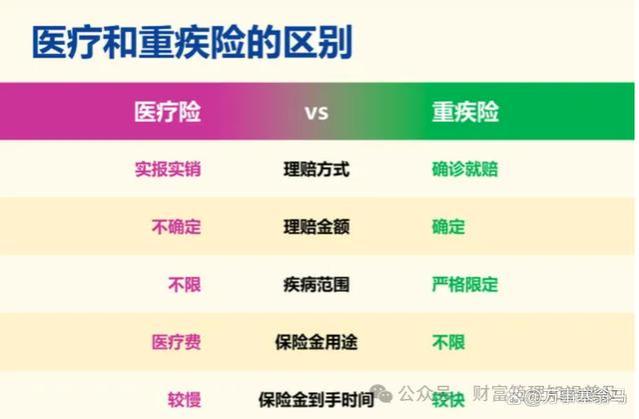
DRG政策对于我们普通人来说,看病有什么影响呢?为什么说只有医保或者百万医疗险,在未来看病就医不够用了呢?
首先,如果是感冒发烧之类的门诊小毛病,以上内容可忽略,但是,但凡有点疑难杂症需要较高医疗费用以及住院治疗时,任何人都得重视此次DRG政策的改革!
DRG医疗改革的好处如下图所示:

国家实施DRG支付的本意是为了“规范医疗服务行为、引导医疗资源配置、控制医疗费用不合理增长”,是为了解决“过度检查”、“过度医疗”、“过度开药”甚至多收费、乱收费等医疗乱象。
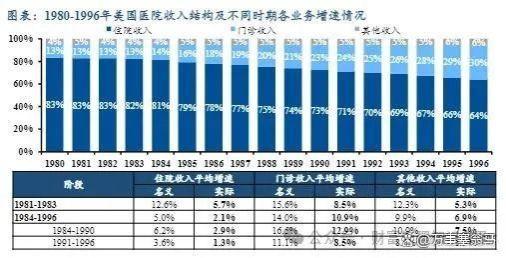
自2019年6月试点以来,改革已初显成效。但与此同时,医疗机构对于“改革加大部分科室亏损”,医生对于“专家变成会计师”“绩效分配不公”,患者对于“医院推诿重症”,药企对于“高值创新药进院难”的讨论,也时有发生。总结来说,产生了几大核心影响:
医疗设备、药品、耗材国产替代加速;
药品结构会发生变化,治疗性药品需求上涨,辅助用药使用降低。
㈢ 治疗不到位
住院时间会缩短,治疗方式更偏于保守治疗。病人在医院单次住院时间越长,医保费用就越高,医院担心费用超支,一般会要求病人15天就出院。
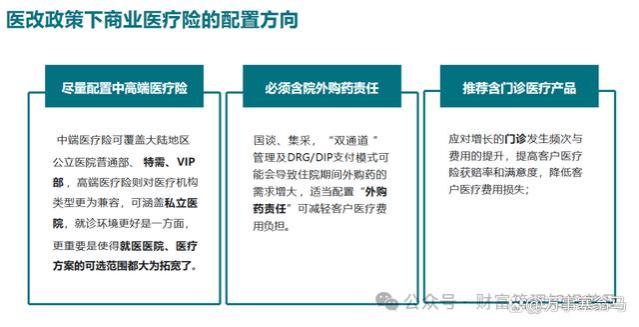
㈣ 门诊医疗和外购药需求增加
门诊治疗、门诊手术和微创日间手术的占比会有所提升;处方外流的速度可能会加快,外购药情况会较常见。
㈤ 医院可能会出现挑病人、踢皮球现象



重要声明
本文的信息均来源于公开资料,笔者对信息的准确性和完整性不作任何保证,也不保证所包含的信息和建议不会发生任何变更,我们已力求文章内容的客观、公正,但文中的观点、结论和建议仅供参考,不构成实质性投资建议,据此操作风险自担。本文部分图片来源于网络、部分内容源于公开信息整理,如无意中侵犯某家媒体、公司企业或个人等的知识产权,请告知,将在24小时内给予删除相关处理。